Экстравазальная компрессия позвоночных артерий: симптомы, проявления, диагностика, терапия
Экстравазальная компрессия позвоночных артерий: симптомы, проявления, диагностика, терапия
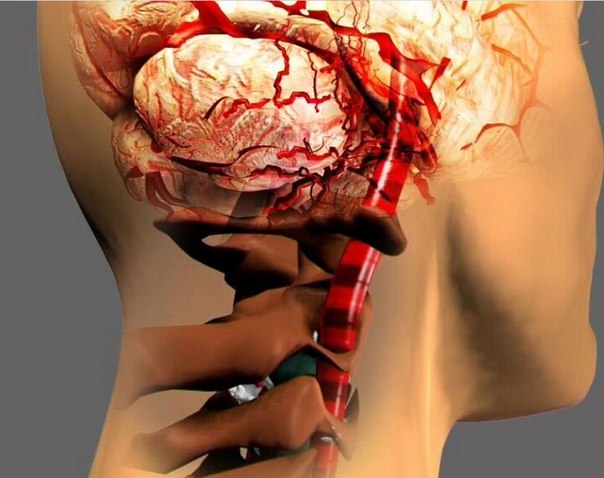
Экстравазальная компрессия позвоночных артерий служит одной из причин целого комплекса проявлений серьезных нарушений в кровоснабжении головного мозга. Дело в том, что кровь поступает в головной мозг по двум основным каналам: каротидному (две сонных артерии) и вертебробазилярному (две позвоночные артерии).
В случаях, когда нарушаются функции одного или нескольких из этих кровеносных сосудов, прекращается нормальное питание мозга: в него поступает недостаточное количество полезных веществ, также и кислорода, а больной в этом случае страдает от целого комплекса нейроциркуляторных расстройств, известных под названием «Синдром позвоночной артерии». Это сложное медицинское понятие нуждается в комплексном подходе и тщательном выявлении первопричины заболевания, поскольку процесс постановки верного диагноза довольно сложен и требует разностороннего обследования больного.
За снабжение кровью мозга, мозжечка и внутреннего уха отвечают артерии, берущие свое начало от подключичных артерий. Располагаются они в специальном канале, в шейных позвонках, вблизи от элементов позвоночного столба. Потому при нарушенной структуре позвоночника возникает опасность уменьшения просвета канала, по которому идет этот кровеносный сосуд – появляется возможность экстравазального влияния на него близлежащих тканей, его пережатия и нарушения кровотока.
Признаки и основные причины синдрома ПА
При экстравазальной компрессии позвоночных артерий (левой, правой или обеих) происходит их сдавление межпозвоночной грыжей, опухолями различной этиологии, другими аномалиями в строении шейных позвонков. Как правило, сдавление артерии развивается на уровне 4-5 шейных позвонков. Какой бы ни была причина, стеноз (сужение просвета сосуда) способен вызвать нарушения в нормальном поступлении крови в головной мозг.
Основным признаком этого сложного заболевания служат сильнейшие непрекращающиеся головные боли, головокружение, рвота, тошнота. Головные боли локализованы обычно в шейно-затылочной части, иррадиируют в лобные доли головы. Этот симптом носит название «боль по типу снимания шлема». Усиливается она после сна на неудобной подушке, при резких движениях шеи, может вызвать приступ и тряская езда. Типы головных болей бывают различными – пульсирующими, стреляющими, ноющими. Нередко боли ощущаются и при простом прикосновении к коже головы.
Это заболевание довольно часто сопровождается нарушениями в кохлео-вестибулярном аппарате: возможны приступы головокружения, ощущение неустойчивости и пошатывания, чувство шума и звона в ушах, понижение слуха, тошнота. В осложненных случаях нередко случается потеря сознания при резком движении шеей, внезапное падение при сохраненном сознании (дроп-атаки). Возможны также зрительные нарушения, которые начинаются с повышенной усталости глаз, понижения зрения при любой зрительной нагрузке; ощущения боли, покраснение и слезотечение, чувство присутствия инородного тела в глазах, мелькания мушек. Нередки приступы, когда из поля зрения при движениях головы вбок временно выпадает часть панорамы, как следствие транзиторной ишемической атаки.
Причины этих расстройств бывают разными: врожденными, приобретенными в результате тяжелых нагрузок, в ходе прогрессирования шейного остеохондроза, либо в связи с другими факторами. В зависимости от локализации болей и симптоматики пациентам ставится диагноз «Синдром правой ПА» либо «Синдром левой ПА».
Диагностирование экстравазальной компрессии позвоночных артерий
Для уточнения диагноза лечащий врач-невролог назначает дополнительные обследования, в число которых должны входить следующие процедуры:
МРТ – магниторезонансная томография, позволяющая выявить аномалии костного ложа позвоночной артерии (ПА);
СКТ – выявляет особенности и области сдавления кровеносного сосуда;
Рентгенография шейного отдела позвоночника – позволяет выявить грыжу межпозвоночных дисков или иные образования, препятствующие нормальному кровотоку;
Дуплексное сканирование позвоночных артерий — определяет характер поражений на внутренних стенках ПА и позволяет определить точное место компрессии;
Вертебральная допплерография — с помощью этого обследования можно определить силу кровотока и отклонение его от нормальных показателей;
По показаниям назначается ангиография – в артерию вводится контрастное вещество и с помощью рентгеновского аппарата делаются трехмерные изображения поврежденных сосудов.
Использование этих диагностических методик в комплексе позволит определить точную причину и локализацию компрессии ПА и назначить соответствующее лечение.
Методики, применяемые при лечении экстравазальной компрессии ПА
Назначенное лечение должно быть нацелено на уменьшение отека и воспалительного процесса, которые развиваются при механическом пережатии кровеносного сосуда. К нему присоединяется нарушение венозного кровотока – в результате развивается взаимный застойный процесс. Таким образом, в лечении обязательно нужно учитывать и этот фактор. Для этой цели врач-невролог должен назначить комплексные препараты, способные восстановить нарушенную гемодинамику. Этот этап является очень важным и ответственным в лечении заболевания, поскольку неправильно подобранные лекарственные средства способны усилить его проявления и даже вызвать разного рода осложнения, в том числе и геморрагический инсульт. Обычно врачи назначают противоотечные и нестероидные противовоспалительные препараты.
При сильной головной боли врач может назначить проведение новокаиновой блокады ПА и симпатического сплетения. В некоторых случаях, при неэффективности консервативного лечения доктором может быть принято решение о проведении оперативного вмешательства, в ходе которого проводится декомпрессия ПА, удаление остеофитов и разрастаний, способствующих сдавливанию кровеносных сосудов в теле позвонков. Эта сложная операция проводится в специализированных медицинских центрах нейрохирургами, имеющими опыт в проведении подобных вмешательств.
После снятия острых воспалительных явлений необходимо проведение специальной терапии, направленной на регенерацию поврежденных нейронов и восстановление функций головного мозга, пострадавших от длительного кислородного голодания. Использование этих медикаментозных средств будет способствовать улучшению микроциркуляции тканей и кровоснабжения всего стволового отдела головного мозга. Как следствие – должны прийти в норму все важные функциональные процессы, протекающие в головном мозге.
Особенно важен этот этап лечения для больных, имеющих повышенный риск развития транзиторных ишемических атак, при наличии вертебрального синдрома – для предотвращения стойкого неврологического дефицита и развития вторичных осложнений.
В дополнение к основным медицинским препаратам больные должны принимать спазмолитические, противоаллергические средства и поливитамины. Обязательно следует помнить о том, что все назначения должен делать доктор – в противном случае самолечение может привести к плачевным последствиям.
Физиотерапевтические процедуры при синдроме ПА
Нельзя обойти вниманием еще один важный этап восстановительной терапии – физиотерапевтические процедуры. Хороший эффект дают массажи воротниковой зоны, процедуры иглорефлексотерапии, другие физиотерапевтические мероприятия: УВЧ, электрофорез с лекарственными препаратами и мероприятия лечебной физкультуры, направленные на снятие болевых ощущений и прочих клинических проявлений этого заболевания.
По завершении курса лечения больным стоит пройти дополнительное восстановительное лечение в профильных санаториях или на курортах, где предоставляется возможность принимать сероводородные, радоновые ванны, лечебные грязи, профессиональный массаж пораженной зоны для закрепления результата терапии.
Профилактика развития синдрома ПА
Большое значение для эффективного лечения имеет ранняя и правильная диагностика заболевания. При том, что эта сосудистая патология – довольно распространенное явление, не будет лишним профилактическое обследование детей с риском вертебральной патологии, начиная с периода новорожденности. Очень эффективным являются методы УЗИ-диагностики на общем этапе, а при выявлении отклонений от нормы – проведение различных дополнительных диагностических процедур.
Больные, перенесшие острые проявления синдрома ПА, должны постоянно состоять на диспансерном учете у невролога, регулярно проходить курсы профилактического сосудистого лечения. Очень полезными являются занятия по укреплению плечевого пояса, мышц спины и шеи. Необходимо избегать переохлаждений и различных травм, которые могут спровоцировать рецидив заболевания. Исключается работа на транспорте, на высоте, недопустимы тяжелые нагрузки, занятия спортом и работа с движущимися механизмами.

Экстравазальная компрессия позвоночных артерий служит одной из причин целого комплекса проявлений серьезных нарушений в кровоснабжении головного мозга. Дело в том, что кровь поступает в головной мозг по двум основным каналам: каротидному (две сонных артерии) и вертебробазилярному (две позвоночные артерии).
В случаях, когда нарушаются функции одного или нескольких из этих кровеносных сосудов, прекращается нормальное питание мозга: в него поступает недостаточное количество полезных веществ, также и кислорода, а больной в этом случае страдает от целого комплекса нейроциркуляторных расстройств, известных под названием «Синдром позвоночной артерии». Это сложное медицинское понятие нуждается в комплексном подходе и тщательном выявлении первопричины заболевания, поскольку процесс постановки верного диагноза довольно сложен и требует разностороннего обследования больного.
За снабжение кровью мозга, мозжечка и внутреннего уха отвечают артерии, берущие свое начало от подключичных артерий. Располагаются они в специальном канале, в шейных позвонках, вблизи от элементов позвоночного столба. Потому при нарушенной структуре позвоночника возникает опасность уменьшения просвета канала, по которому идет этот кровеносный сосуд – появляется возможность экстравазального влияния на него близлежащих тканей, его пережатия и нарушения кровотока.
Признаки и основные причины синдрома ПА
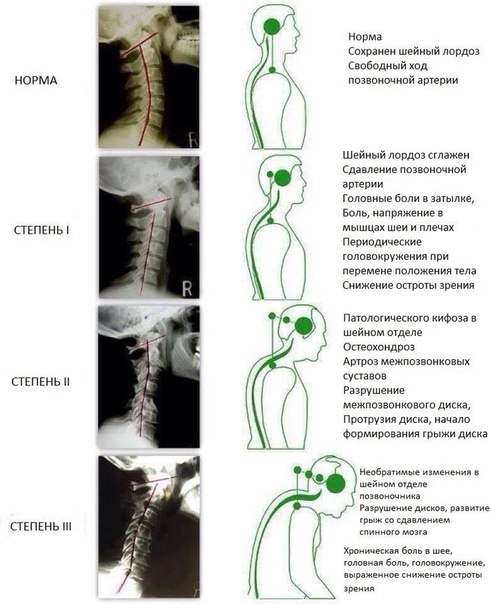
При экстравазальной компрессии позвоночных артерий (левой, правой или обеих) происходит их сдавление межпозвоночной грыжей, опухолями различной этиологии, другими аномалиями в строении шейных позвонков. Как правило, сдавление артерии развивается на уровне 4-5 шейных позвонков. Какой бы ни была причина, стеноз (сужение просвета сосуда) способен вызвать нарушения в нормальном поступлении крови в головной мозг.
Основным признаком этого сложного заболевания служат сильнейшие непрекращающиеся головные боли, головокружение, рвота, тошнота. Головные боли локализованы обычно в шейно-затылочной части, иррадиируют в лобные доли головы. Этот симптом носит название «боль по типу снимания шлема». Усиливается она после сна на неудобной подушке, при резких движениях шеи, может вызвать приступ и тряская езда. Типы головных болей бывают различными – пульсирующими, стреляющими, ноющими. Нередко боли ощущаются и при простом прикосновении к коже головы.
Это заболевание довольно часто сопровождается нарушениями в кохлео-вестибулярном аппарате: возможны приступы головокружения, ощущение неустойчивости и пошатывания, чувство шума и звона в ушах, понижение слуха, тошнота. В осложненных случаях нередко случается потеря сознания при резком движении шеей, внезапное падение при сохраненном сознании (дроп-атаки). Возможны также зрительные нарушения, которые начинаются с повышенной усталости глаз, понижения зрения при любой зрительной нагрузке; ощущения боли, покраснение и слезотечение, чувство присутствия инородного тела в глазах, мелькания мушек. Нередки приступы, когда из поля зрения при движениях головы вбок временно выпадает часть панорамы, как следствие транзиторной ишемической атаки.
Причины этих расстройств бывают разными: врожденными, приобретенными в результате тяжелых нагрузок, в ходе прогрессирования шейного остеохондроза, либо в связи с другими факторами. В зависимости от локализации болей и симптоматики пациентам ставится диагноз «Синдром правой ПА» либо «Синдром левой ПА».
Диагностирование экстравазальной компрессии позвоночных артерий
Для уточнения диагноза лечащий врач-невролог назначает дополнительные обследования, в число которых должны входить следующие процедуры:
МРТ – магниторезонансная томография, позволяющая выявить аномалии костного ложа позвоночной артерии (ПА);
СКТ – выявляет особенности и области сдавления кровеносного сосуда;
Рентгенография шейного отдела позвоночника – позволяет выявить грыжу межпозвоночных дисков или иные образования, препятствующие нормальному кровотоку;
Дуплексное сканирование позвоночных артерий — определяет характер поражений на внутренних стенках ПА и позволяет определить точное место компрессии;
Вертебральная допплерография — с помощью этого обследования можно определить силу кровотока и отклонение его от нормальных показателей;
По показаниям назначается ангиография – в артерию вводится контрастное вещество и с помощью рентгеновского аппарата делаются трехмерные изображения поврежденных сосудов.
Использование этих диагностических методик в комплексе позволит определить точную причину и локализацию компрессии ПА и назначить соответствующее лечение.
Методики, применяемые при лечении экстравазальной компрессии ПА
Назначенное лечение должно быть нацелено на уменьшение отека и воспалительного процесса, которые развиваются при механическом пережатии кровеносного сосуда. К нему присоединяется нарушение венозного кровотока – в результате развивается взаимный застойный процесс. Таким образом, в лечении обязательно нужно учитывать и этот фактор. Для этой цели врач-невролог должен назначить комплексные препараты, способные восстановить нарушенную гемодинамику. Этот этап является очень важным и ответственным в лечении заболевания, поскольку неправильно подобранные лекарственные средства способны усилить его проявления и даже вызвать разного рода осложнения, в том числе и геморрагический инсульт. Обычно врачи назначают противоотечные и нестероидные противовоспалительные препараты.
При сильной головной боли врач может назначить проведение новокаиновой блокады ПА и симпатического сплетения. В некоторых случаях, при неэффективности консервативного лечения доктором может быть принято решение о проведении оперативного вмешательства, в ходе которого проводится декомпрессия ПА, удаление остеофитов и разрастаний, способствующих сдавливанию кровеносных сосудов в теле позвонков. Эта сложная операция проводится в специализированных медицинских центрах нейрохирургами, имеющими опыт в проведении подобных вмешательств.
После снятия острых воспалительных явлений необходимо проведение специальной терапии, направленной на регенерацию поврежденных нейронов и восстановление функций головного мозга, пострадавших от длительного кислородного голодания. Использование этих медикаментозных средств будет способствовать улучшению микроциркуляции тканей и кровоснабжения всего стволового отдела головного мозга. Как следствие – должны прийти в норму все важные функциональные процессы, протекающие в головном мозге.
Особенно важен этот этап лечения для больных, имеющих повышенный риск развития транзиторных ишемических атак, при наличии вертебрального синдрома – для предотвращения стойкого неврологического дефицита и развития вторичных осложнений.
В дополнение к основным медицинским препаратам больные должны принимать спазмолитические, противоаллергические средства и поливитамины. Обязательно следует помнить о том, что все назначения должен делать доктор – в противном случае самолечение может привести к плачевным последствиям.
Физиотерапевтические процедуры при синдроме ПА
Нельзя обойти вниманием еще один важный этап восстановительной терапии – физиотерапевтические процедуры. Хороший эффект дают массажи воротниковой зоны, процедуры иглорефлексотерапии, другие физиотерапевтические мероприятия: УВЧ, электрофорез с лекарственными препаратами и мероприятия лечебной физкультуры, направленные на снятие болевых ощущений и прочих клинических проявлений этого заболевания.
По завершении курса лечения больным стоит пройти дополнительное восстановительное лечение в профильных санаториях или на курортах, где предоставляется возможность принимать сероводородные, радоновые ванны, лечебные грязи, профессиональный массаж пораженной зоны для закрепления результата терапии.
Профилактика развития синдрома ПА
Большое значение для эффективного лечения имеет ранняя и правильная диагностика заболевания. При том, что эта сосудистая патология – довольно распространенное явление, не будет лишним профилактическое обследование детей с риском вертебральной патологии, начиная с периода новорожденности. Очень эффективным являются методы УЗИ-диагностики на общем этапе, а при выявлении отклонений от нормы – проведение различных дополнительных диагностических процедур.
Больные, перенесшие острые проявления синдрома ПА, должны постоянно состоять на диспансерном учете у невролога, регулярно проходить курсы профилактического сосудистого лечения. Очень полезными являются занятия по укреплению плечевого пояса, мышц спины и шеи. Необходимо избегать переохлаждений и различных травм, которые могут спровоцировать рецидив заболевания. Исключается работа на транспорте, на высоте, недопустимы тяжелые нагрузки, занятия спортом и работа с движущимися механизмами.

