Обострение остеохондроза
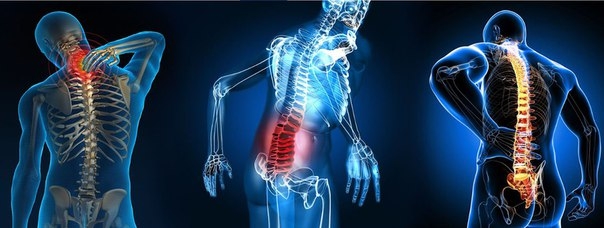
Обострение остеохондроза
Факторы, провоцирующие осложнения
Обострение остеохондроза проявляется болевыми ощущениями в области поражения межпозвоночных дисков. Может быть вызвано переохлаждением, длительным пребыванием в неудобном положении, подъемом тяжестей.
За достижения цивилизации человечество платит очень высокую цену. В нее входит целый набор болезней, в том числе и остеохондроз. Наш образ жизни все больше отдаляется от естественного. Заболевания, ранее характерные для людей зрелого и пожилого возраста, стремительно молодеют и порой не щадят даже подростков.
Остеохондроз – хроническое заболевание, возникающее вследствие возрастных дегенеративно-дистрофических процессов в хрящевой ткани межпозвонковых дисков. По мере прогрессирования заболевания в патологический процесс вовлекаются межпозвонковые суставы и костная ткань.
Виды остеохондроза:
шейный;
грудной;
поясничный.
На ранних стадиях развития остеохондроз не причиняет особого беспокойства, но по мере развития способен очень сильно испортить жизнь, особенно в периоды обострения.
Симптомы обострения остеохондроза
Симптоматическая картина обострения остеохондроза зависит от локализации поражения. По проявлениям заболевания опытный врач определит, какой именно позвонок вовлечен в патологический процесс. Наиболее типичный симптом обострения – корешковый синдром, более известный как радикулит, причиной которого является защемление или сдавливание корешка спинномозгового нерва.
В некоторых случаях проявления острой стадии остеохондроза напоминают клиническую картину заболеваний органов, расположенных вблизи от места поражения. Такие симптомы усложняют установку диагноза, их называют симулирующими.
На рисунке продемонстрирована протрузия межпозвоночного диска — пульпозное ядро прорываясь через растрескавшееся фиброзное кольцо давит на спинномозговые корешки.
Характер проявления рецидива указывает на течение заболевания, которое может быть:
регрессирующее;
типично-устойчивое
прогрессирующее течение.
Регрессирующее течение заболевания возможно на самых ранних стадиях развития остеохондроза при условии своевременного лечения. Каждое следующее обострение протекает легче предыдущего.
Типично-устойчивая форма отмечается при наличии незначительных необратимых изменений в структуре дисков, когда течение заболевания взято под контроль и пациент выполняет все рекомендации врача. Различия в интенсивности обострений незначительны.
При отсутствии необходимого лечения интенсивность и частота обострений со временем нарастают и врач определяет остеохондроз как прогрессирующий. В дисках обнаруживаются значительные необратимые изменения.
Обострение шейного остеохондроза
Шейный остеохондроз проявляется болью в области шеи или затылка, которая может иррадиировать в спину до лопатки, в плечо или грудную клетку. При сильных приступах возможно нарушение чувствительности кожи, затруднения подвижности руки вплоть до пальцев, ощущения покалывания, мурашек, легкая отечность (пастозность).
Поражение позвоночной артерии при остеохондрозе шейного отдела позвоночника проявляется болью в надбровной области, области висков, затылка или темени.
Характер боли часто определяется как жгучий, интенсивность варьирует до невыносимой. Боли появляются или усиливаются при поворотах и наклонах шеи, после пробуждения, при чихании.
Боли при кардиальном синдроме не купируются нитроглицерином. Однако полностью исключить патологию сердца можно только по результатам ЭКГ в момент приступа или при суточном мониторинге.
Обострение грудного остеохондроза
!!!Обострение шейного остеохондроза может сопровождаться симптомами, сходными с проявлениями стенокардии. Главное отличие кардиального синдрома от истинной стенокардии – усиление интенсивности при поворотах головы, чихании или кашле, характерные для течения шейного радикулита
Проявляется острой болью в боку и спине. Со временем
характер боли меняется, ее определяют как ноющую, при несвоевременном лечении болезненность может сохраняться в течение нескольких недель и даже месяцев. Болевые ощущения усиливаются при чихании, кашле, по ночам, при движении, глубоком вдохе, изменениях атмосферного давления.
При поражении верхних грудных позвонков боль иррадиирует в область лопатки, плеча, плечевого сустава, грудную клетку или брюшную полость. Поражение нижних грудных позвонков может вызвать нарушения со стороны органов таза и привести к временному ограничению подвижности в области бедер.
Обострение поясничного остеохондроза
Корешковый синдром при поражении первого и второго поясничного позвонка определяется по острой боли распространяющейся на внутреннюю часть бедер. Возможно нарушение чувствительности в паховой области.
Для поражений пятого поясничного позвонка характерна стреляющая боль (люмбаго), распространяющаяся по ходу седалищного нерва. В тяжелых случаях возможно ограничение подвижности ноги, потеря чувствительности вплоть до большого пальца стопы.
Обострения пояснично-крестцового остеохондроза могут сопровождаться нарушением функций органов малого таза: недержанием мочи и/или кала, запорами, половой слабостью, нарушениями менструального цикла. В тяжелых случаях развиваются перемежающаяся хромота, парезы конечностей, редко – атрофия мышц ног. Наиболее опасное осложнение остеохондроза – синдром конского хвоста, когда контроль над нижней частью тела может быть утрачен полностью.
У пациентов с обострениями поясничного остеохондроза отмечается характерная поза, так называемый противоболевой сколиоз.
!!!Поражение в области крестца в фазе обострения может стать причиной потери чувствительности по внутренней стороне ноги от бедра до стопы. Подошвенный и ахиллов рефлексы часто отсутствуют.
Факторы, провоцирующие осложнения
Течение остеохондроза происходит с периодическими обострениями, которые могут развиться при наличии одного или нескольких провоцирующих факторов.
1.Хронический стресс или разовые нервно-эмоциональные перегрузки. Эмоциональное перенапряжение приводит к ухудшению питания тканей, в том числе и хрящевой.
2.Обострение провоцируют длительные статические нагрузки, вызванные нахождением в неудобной или неестественной позе.
3.Переохлаждение и перегрев. Как ни парадоксально, но обострение остеохондроза может возникнуть не только по причине вынужденного нахождения на холоде, но и после посещения бани или сауны.
4.Время года. Для большинства хронических заболеваний характерны весенние и осенние рецидивы и остеохондроз – не исключение. Особенно подвержен сезонным обострениям грудной остеохондроз, а боли в пояснице чаще появляются зимой.
5.Обострение может быть спровоцировано непрофессиональным выполнением массажа. Чтобы избежать неприятностей, массажиста следует поставить в известность о том, что у вас – остеохондроз.
6.Употребление алкоголя. Помимо сугубо физиологического пагубное действие алкоголя имеет и психологический аспект. Не учитывая нарушений обменных процессов в тканях состояние опьянения сопровождается притуплением чувствительности и способности контролировать свое поведение. К действию алкоголя нередко добавляется переохлаждение.
7.Обострения остеохондроза у женщин могут начинаться на фоне циклических изменений содержания эстрогенов и совпадают с периодом менструации.
8.Простудные заболевания. При несвоевременном или неадекватном лечении простудные заболевания могут осложняться инфекционным поражением корешков спинномозговых нервов.
9.Спортивные, профессиональные, бытовые физические нагрузки, связанные с наклонами тела и поднятием тяжестей.
10.Неосторожные движения.
Появление боли в спине или шее на фоне простудного заболевания независимо от ее локализации – веский повод для обращения к невропатологу. Это может указывать на наличие остеохондроза в начальной стадии, протекающей почти бессимптомно.
Продолжительность обострения
Средняя продолжительность обострения остеохондроза составляет около месяца, при отсутствии необходимого лечения – несколько месяцев. Острый период обычно длится до 7 дней, остаточные боли затухают в течение 2-3 недель.
Двигательный режим в период обострения остеохондроза
В острой фазе остеохондроза при очень сильных болях пациенту назначают постельный режим, вплоть до полного запрета вставать. Постельный режим не должен затягиваться более, чем на 3 недели, в противном случае мышцы теряют тонус и начинают атрофироваться.
При выраженном облегчении пациенту разрешают ненадолго вставать, ходить с помощью костылей, сидеть, по 10-15 минут несколько раз в день. По мере выздоровления пределы допустимых нагрузок постоянно повышаются.
После достижения устойчивого облегчения пациента переводят на общий режим. Допускается восстановление привычного образа жизни, при ходьбе рекомендуется пользоваться костылями, тростями, носить корсеты или спортивные пояса для тяжелоатлетов, поддерживающие позвоночник. Выбор вспомогательного средства зависит от степени выраженности остаточных болей и общего состояния пациента. Вспомогательные средства рекомендуется использовать до полного прекращения болей.
Диета
Для облегчения состояния назначают диету с ограничением сладостей, жирной, острой, соленой пищи, копченостей и консервированных продуктов. В период обострения следует отказаться от алкоголя и газированных безалкогольных напитков, исключая минеральную воду, рекомендованную врачом. В рацион следует включать побольше круп, овощей, фруктов, зелени, выбирать нежирные сорта мяса и морской рыбы. Очень полезно употреблять кисломолочные продукты.
Лечение остеохондроза в стадии обострения
Первое, что нужно сделать – обратиться к невропатологу или вертебрологу, который назначит лечение, соответствующее характеру патологии и степени тяжести состояния. Лечение – симптоматическое, направленное на снятие болевого синдрома, вызванного воспалением и мышечным спазмом в области поражения. Применяются инъекционные формы нестероидных противовоспалительных препаратов, витаминов группы В и спазмолитиков, по мере выздоровления возможен переход на таблетированные формы и мази.
В тяжелых случаях врач назначает лечебные блокады. В комплексную терапию могут включаться также биостимуляторы, хондропротекторные препараты. После устранения острых симптомов пациенту назначают физиотерапевтическое лечение: курсы массажа в сочетании с иглорефлексотерапией, магнитотерапией. В некоторых случаях может назначаться вытяжка позвоночника. Важное условие для скорейшего выздоровления – максимально возможный покой.
Чтобы назначит правильное лечение, нужно пройти диагностику. Как правило, эффективный метод диагностики помогает врачу определить тип остеохондроза, стадию заболевания и состояние позвоночника в целом. К эффективным методам диагностики относятся: МРТ и КТ. В редких случаях доктор назначает рентген, однако такой снимок не дает полной широты понимания проблемы. Правильная диагностика — залог результативного лечения.
Противопоказания в период обострения
При обостренном остеохондрозе следует избегать физических нагрузок, особенно связанных с подъемом тяжестей и наклонами корпуса. Не рекомендуется посещение сауны или бани. Желательно воздержаться от массажа, исключая назначенный врачом.
Профилактика
Чтобы избежать осложнений в первую очередь нужно оптимизировать режим сна, работы и питания. Желательно внести изменения в рацион, максимально исключив из него нездоровую пищу.
При необходимости переноса тяжестей по возможности распределяйте нагрузку симметрично. Спусковым крючком обострения часто становится неудобная поза или неправильное положение тела (в том числе и противоболевой сколиоз). Избегайте длительных статических нагрузок в любом положении. В течение рабочего дня устраивайте себе небольшие перерывы для разминки, подберите удобный матрас для ночного сна.
Уменьшить нагрузку на позвоночник можно и нужно путем избавления от лишнего веса.
При остеохондрозе важно одеваться по погоде, чтобы избежать перегревов и переохлаждений, носить удобную обувь для уменьшения риска получения травм.
!!!Важная роль в профилактике остеохондроза — адекватная физическая активность. Пациентам рекомендуется специальная гимнастика для позвоночника и плавание.
Факторы, провоцирующие осложнения
Обострение остеохондроза проявляется болевыми ощущениями в области поражения межпозвоночных дисков. Может быть вызвано переохлаждением, длительным пребыванием в неудобном положении, подъемом тяжестей.
За достижения цивилизации человечество платит очень высокую цену. В нее входит целый набор болезней, в том числе и остеохондроз. Наш образ жизни все больше отдаляется от естественного. Заболевания, ранее характерные для людей зрелого и пожилого возраста, стремительно молодеют и порой не щадят даже подростков.
Остеохондроз – хроническое заболевание, возникающее вследствие возрастных дегенеративно-дистрофических процессов в хрящевой ткани межпозвонковых дисков. По мере прогрессирования заболевания в патологический процесс вовлекаются межпозвонковые суставы и костная ткань.
Виды остеохондроза:
шейный;
грудной;
поясничный.
На ранних стадиях развития остеохондроз не причиняет особого беспокойства, но по мере развития способен очень сильно испортить жизнь, особенно в периоды обострения.
Симптомы обострения остеохондроза
Симптоматическая картина обострения остеохондроза зависит от локализации поражения. По проявлениям заболевания опытный врач определит, какой именно позвонок вовлечен в патологический процесс. Наиболее типичный симптом обострения – корешковый синдром, более известный как радикулит, причиной которого является защемление или сдавливание корешка спинномозгового нерва.
В некоторых случаях проявления острой стадии остеохондроза напоминают клиническую картину заболеваний органов, расположенных вблизи от места поражения. Такие симптомы усложняют установку диагноза, их называют симулирующими.
На рисунке продемонстрирована протрузия межпозвоночного диска — пульпозное ядро прорываясь через растрескавшееся фиброзное кольцо давит на спинномозговые корешки.
Характер проявления рецидива указывает на течение заболевания, которое может быть:
регрессирующее;
типично-устойчивое
прогрессирующее течение.
Регрессирующее течение заболевания возможно на самых ранних стадиях развития остеохондроза при условии своевременного лечения. Каждое следующее обострение протекает легче предыдущего.
Типично-устойчивая форма отмечается при наличии незначительных необратимых изменений в структуре дисков, когда течение заболевания взято под контроль и пациент выполняет все рекомендации врача. Различия в интенсивности обострений незначительны.
При отсутствии необходимого лечения интенсивность и частота обострений со временем нарастают и врач определяет остеохондроз как прогрессирующий. В дисках обнаруживаются значительные необратимые изменения.
Обострение шейного остеохондроза
Шейный остеохондроз проявляется болью в области шеи или затылка, которая может иррадиировать в спину до лопатки, в плечо или грудную клетку. При сильных приступах возможно нарушение чувствительности кожи, затруднения подвижности руки вплоть до пальцев, ощущения покалывания, мурашек, легкая отечность (пастозность).
Поражение позвоночной артерии при остеохондрозе шейного отдела позвоночника проявляется болью в надбровной области, области висков, затылка или темени.
Характер боли часто определяется как жгучий, интенсивность варьирует до невыносимой. Боли появляются или усиливаются при поворотах и наклонах шеи, после пробуждения, при чихании.
Боли при кардиальном синдроме не купируются нитроглицерином. Однако полностью исключить патологию сердца можно только по результатам ЭКГ в момент приступа или при суточном мониторинге.
Обострение грудного остеохондроза
!!!Обострение шейного остеохондроза может сопровождаться симптомами, сходными с проявлениями стенокардии. Главное отличие кардиального синдрома от истинной стенокардии – усиление интенсивности при поворотах головы, чихании или кашле, характерные для течения шейного радикулита
Проявляется острой болью в боку и спине. Со временем
характер боли меняется, ее определяют как ноющую, при несвоевременном лечении болезненность может сохраняться в течение нескольких недель и даже месяцев. Болевые ощущения усиливаются при чихании, кашле, по ночам, при движении, глубоком вдохе, изменениях атмосферного давления.
При поражении верхних грудных позвонков боль иррадиирует в область лопатки, плеча, плечевого сустава, грудную клетку или брюшную полость. Поражение нижних грудных позвонков может вызвать нарушения со стороны органов таза и привести к временному ограничению подвижности в области бедер.
Обострение поясничного остеохондроза
Корешковый синдром при поражении первого и второго поясничного позвонка определяется по острой боли распространяющейся на внутреннюю часть бедер. Возможно нарушение чувствительности в паховой области.
Для поражений пятого поясничного позвонка характерна стреляющая боль (люмбаго), распространяющаяся по ходу седалищного нерва. В тяжелых случаях возможно ограничение подвижности ноги, потеря чувствительности вплоть до большого пальца стопы.
Обострения пояснично-крестцового остеохондроза могут сопровождаться нарушением функций органов малого таза: недержанием мочи и/или кала, запорами, половой слабостью, нарушениями менструального цикла. В тяжелых случаях развиваются перемежающаяся хромота, парезы конечностей, редко – атрофия мышц ног. Наиболее опасное осложнение остеохондроза – синдром конского хвоста, когда контроль над нижней частью тела может быть утрачен полностью.
У пациентов с обострениями поясничного остеохондроза отмечается характерная поза, так называемый противоболевой сколиоз.
!!!Поражение в области крестца в фазе обострения может стать причиной потери чувствительности по внутренней стороне ноги от бедра до стопы. Подошвенный и ахиллов рефлексы часто отсутствуют.
Факторы, провоцирующие осложнения
Течение остеохондроза происходит с периодическими обострениями, которые могут развиться при наличии одного или нескольких провоцирующих факторов.
1.Хронический стресс или разовые нервно-эмоциональные перегрузки. Эмоциональное перенапряжение приводит к ухудшению питания тканей, в том числе и хрящевой.
2.Обострение провоцируют длительные статические нагрузки, вызванные нахождением в неудобной или неестественной позе.
3.Переохлаждение и перегрев. Как ни парадоксально, но обострение остеохондроза может возникнуть не только по причине вынужденного нахождения на холоде, но и после посещения бани или сауны.
4.Время года. Для большинства хронических заболеваний характерны весенние и осенние рецидивы и остеохондроз – не исключение. Особенно подвержен сезонным обострениям грудной остеохондроз, а боли в пояснице чаще появляются зимой.
5.Обострение может быть спровоцировано непрофессиональным выполнением массажа. Чтобы избежать неприятностей, массажиста следует поставить в известность о том, что у вас – остеохондроз.
6.Употребление алкоголя. Помимо сугубо физиологического пагубное действие алкоголя имеет и психологический аспект. Не учитывая нарушений обменных процессов в тканях состояние опьянения сопровождается притуплением чувствительности и способности контролировать свое поведение. К действию алкоголя нередко добавляется переохлаждение.
7.Обострения остеохондроза у женщин могут начинаться на фоне циклических изменений содержания эстрогенов и совпадают с периодом менструации.
8.Простудные заболевания. При несвоевременном или неадекватном лечении простудные заболевания могут осложняться инфекционным поражением корешков спинномозговых нервов.
9.Спортивные, профессиональные, бытовые физические нагрузки, связанные с наклонами тела и поднятием тяжестей.
10.Неосторожные движения.
Появление боли в спине или шее на фоне простудного заболевания независимо от ее локализации – веский повод для обращения к невропатологу. Это может указывать на наличие остеохондроза в начальной стадии, протекающей почти бессимптомно.
Продолжительность обострения
Средняя продолжительность обострения остеохондроза составляет около месяца, при отсутствии необходимого лечения – несколько месяцев. Острый период обычно длится до 7 дней, остаточные боли затухают в течение 2-3 недель.
Двигательный режим в период обострения остеохондроза
В острой фазе остеохондроза при очень сильных болях пациенту назначают постельный режим, вплоть до полного запрета вставать. Постельный режим не должен затягиваться более, чем на 3 недели, в противном случае мышцы теряют тонус и начинают атрофироваться.
При выраженном облегчении пациенту разрешают ненадолго вставать, ходить с помощью костылей, сидеть, по 10-15 минут несколько раз в день. По мере выздоровления пределы допустимых нагрузок постоянно повышаются.
После достижения устойчивого облегчения пациента переводят на общий режим. Допускается восстановление привычного образа жизни, при ходьбе рекомендуется пользоваться костылями, тростями, носить корсеты или спортивные пояса для тяжелоатлетов, поддерживающие позвоночник. Выбор вспомогательного средства зависит от степени выраженности остаточных болей и общего состояния пациента. Вспомогательные средства рекомендуется использовать до полного прекращения болей.
Диета
Для облегчения состояния назначают диету с ограничением сладостей, жирной, острой, соленой пищи, копченостей и консервированных продуктов. В период обострения следует отказаться от алкоголя и газированных безалкогольных напитков, исключая минеральную воду, рекомендованную врачом. В рацион следует включать побольше круп, овощей, фруктов, зелени, выбирать нежирные сорта мяса и морской рыбы. Очень полезно употреблять кисломолочные продукты.
Лечение остеохондроза в стадии обострения
Первое, что нужно сделать – обратиться к невропатологу или вертебрологу, который назначит лечение, соответствующее характеру патологии и степени тяжести состояния. Лечение – симптоматическое, направленное на снятие болевого синдрома, вызванного воспалением и мышечным спазмом в области поражения. Применяются инъекционные формы нестероидных противовоспалительных препаратов, витаминов группы В и спазмолитиков, по мере выздоровления возможен переход на таблетированные формы и мази.
В тяжелых случаях врач назначает лечебные блокады. В комплексную терапию могут включаться также биостимуляторы, хондропротекторные препараты. После устранения острых симптомов пациенту назначают физиотерапевтическое лечение: курсы массажа в сочетании с иглорефлексотерапией, магнитотерапией. В некоторых случаях может назначаться вытяжка позвоночника. Важное условие для скорейшего выздоровления – максимально возможный покой.
Чтобы назначит правильное лечение, нужно пройти диагностику. Как правило, эффективный метод диагностики помогает врачу определить тип остеохондроза, стадию заболевания и состояние позвоночника в целом. К эффективным методам диагностики относятся: МРТ и КТ. В редких случаях доктор назначает рентген, однако такой снимок не дает полной широты понимания проблемы. Правильная диагностика — залог результативного лечения.
Противопоказания в период обострения
При обостренном остеохондрозе следует избегать физических нагрузок, особенно связанных с подъемом тяжестей и наклонами корпуса. Не рекомендуется посещение сауны или бани. Желательно воздержаться от массажа, исключая назначенный врачом.
Профилактика
Чтобы избежать осложнений в первую очередь нужно оптимизировать режим сна, работы и питания. Желательно внести изменения в рацион, максимально исключив из него нездоровую пищу.
При необходимости переноса тяжестей по возможности распределяйте нагрузку симметрично. Спусковым крючком обострения часто становится неудобная поза или неправильное положение тела (в том числе и противоболевой сколиоз). Избегайте длительных статических нагрузок в любом положении. В течение рабочего дня устраивайте себе небольшие перерывы для разминки, подберите удобный матрас для ночного сна.
Уменьшить нагрузку на позвоночник можно и нужно путем избавления от лишнего веса.
При остеохондрозе важно одеваться по погоде, чтобы избежать перегревов и переохлаждений, носить удобную обувь для уменьшения риска получения травм.
!!!Важная роль в профилактике остеохондроза — адекватная физическая активность. Пациентам рекомендуется специальная гимнастика для позвоночника и плавание.