Реабилитация после инфаркта миокарда и стентирования
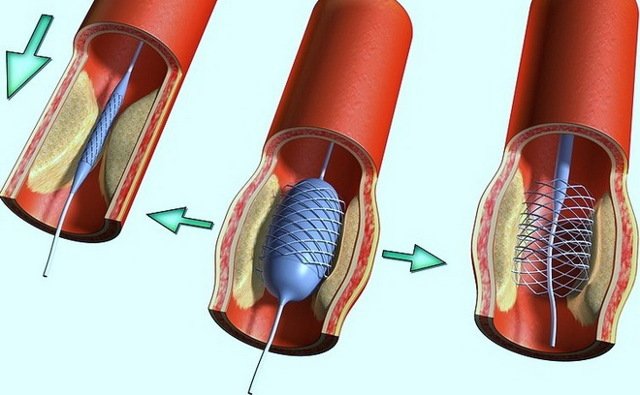
Инфаркт миокарда – форма ишемической болезни сердца, при которой один из участков сердечной мышцы гибнет (ишемический некроз) вследствие нарушения кровообращения. В 95% случаев причина заболевания – это тромбоз коронарной артерии и образование «тромбоцитарной пробки», которая перекрывает просвет артерии. Из-за нехватки кислорода в одном из участков сердечной мышцы происходят необратимые изменения.
Факторы риска:
• наследственность,
• наличие в артерии нестабильной атеросклеротической бляшки,
• хронические заболевания почек,
• вредные привычки (курение, алкоголизм).
Основной симптом – острая боль в груди, которая буквально парализует пациента. Иногда эта боль отдает в другие части тела (челюсть, руку, шею), может быть постоянной или переменной. При первых признаках сердечного приступа нужно сразу же вызывать скорую помощь. Своевременное обращение к врачам поможет выжить и устранить последствия заболевания!
Классификация заболевания по степени тяжести
I – нетрансмуральный инфаркт миокарда (приступы стенокардии и осложнения отсутствуют);
II – трансмуральное поражение миокарда с осложнениями средней тяжести (синусовая тахикардия, одиночные экстрасистолы, нарушения кровообращения I степени);
III – тяжелое состояние с серьезными осложнениями (аритмия, артериальная гипертензия, II-IV степень нарушения кровообращения);
IV – тяжелое состояние с осложнениями, которые могут вызвать внезапную смерть (нарушение кровоснабжение последней стадии, III степень артериальной гипертензии).
После перенесения инфаркта миокарда любой стадии необходима реабилитация больного. Подобранный индивидуально под пациента комплекс методик помогает улучшить качество жизни, восстановить функции организма и предотвратить повторный инфаркт.
Методы диагностики
Клиническая картина инфаркта миокарда на начальной стадии схожа с нестабильной стенокардией, потому достаточно сложно диагностируется. В догоспитальной диагностике наблюдают за состоянием пациента, выявляют нарушения работы сердечно-сосудистой системы.
Замена клапана сердца https://emex-medical.ru/treatment/zamena-klapana-serdtsa-v-germanii/.
Для врача имеют значение следующие данные:
- начало приступа и его длительность;
- интенсивность и характер болевых ощущений, их зависимость от интенсивности дыхания и позы тела пациента;
- физикальное обследование (бледность кожи, гипергидроз, общая слабость, признаки острой сердечной недостаточности).
Чтобы диагностировать инфаркт миокарда, помимо физикального обследования применяют:
1. Эхокардиографию – в первую очередь, данное исследование проводят для исключения осложнений после инфаркта миокарда и сопутствующих патологий, диагностическая точность обследования зависит от качества изображения.
2. Обследование на электрокардиографе – если на кардиограмме в сегменте ST присутствуют изменения, это является первым признаком инфаркта, но они не всегда проявляются.
3. Маркеры повреждения кардиомиоцитов – на сегодня самым точным маркером является тропонин. Его уровень повышен в первые 4-6 часов после инфаркта и держится на таком уровне 8-12 дней. Эта особенность позволяет проводить диагностику и на поздних сроках.
Категорийность больных
Инфаркт миокарда проходит по-разному, поэтому каждый случай рассматривают исходя из классификации болезни по степени тяжести. Больных делят на функциональные классы:
1. Очаговый инфаркт (повреждения незначительные) – реабилитация больного после инфаркта миокарда такого типа, как правило, проходит быстро.
2. Мелкоочаговый инфаркт – пациенты получили осложнения средней тяжести или минимальные осложнения после крупноочагового инфаркта.
3. Мелкоочаговый инфаркт, который сопровождается частыми приступами стенокардии (проходит бессимптомно), а также больные с осложнениями средней тяжести.
4. Больные с серьезными осложнениями, которые перенесли:
• мелкоочаговые или повторные инфаркты с клинической смертью, кардиогенным шоком;
• трансмуральный инфаркт миокарда со стенокардией или без.
Этапы и составляющие реабилитации
Комплексная реабилитация после инфаркта миокарда любого типа является необходимой мерой. Заболевание встречается в основном у пожилых людей, и в силу возрастных изменений организм не может восстановиться в полной мере самостоятельно. Комплексная терапия включает медикаментозное лечение, физическую нагрузку и эмоциональную поддержку пациентов.
1. Реабилитация в стационаре.
Перенесшим инфаркт миокарда и стентирование больным реабилитация необходима еще при нахождении в лечебном учреждении. В стационаре восстановительные меры разделяют на этапы.
1-й – постельный режим: лежачее положение с возможностью переворачиваться на бок, 10 минут в сидячем положении 1 раз в 2 дня. Процедуры гигиены проходят только сидя, в таком режиме в зависимости от степени осложнений больной проводит от 3-4 дней до недели.
2-й – пациенту разрешается выходить в коридор, проводить в сидячем положении на кровати по 20-25 минут (3 раза в день), кушать сидя, ходить по палате. Все это можно выполнять при условии хорошего самочувствия.
3-й – увеличение физической нагрузки – можно сидеть без ограничения, выходить в коридор, начинать подниматься по лестнице, самостоятельно проводить гигиенические процедуры. К этому этапу переходят только спустя 7-14 суток в зависимости от степени инфаркта.
2. Постепенное расширение физической активности.
После подтверждения на ЭКГ нормального рубцевания поврежденных тканей пациент может переходить к обычной физической активности. Рекомендованы прогулки на свежем воздухе на расстояния 600 м, 1,5 км, 2-3 км с постепенным увеличением нагрузки. По продолжительности адаптация больного к нагрузкам длится 1-1,5 месяцев, иногда дольше.
3. Соблюдение диеты.
Правильное питание больного во время реабилитации после инфаркта миокарда – это основа скорейшего выздоровления. Пациенту важно скорректировать рацион, выбрав полезные продукты и диетические способы их приготовления:
• уменьшить калорийность блюд – убрать все жирное и продукты, которые содержат холестерин (жирное мясо, субпродукты, колбасы);
• исключить из рациона газообразующие продукты – молоко, свежий виноградный сок, свежий хлеб, огурцы, капусту, газированные напитки;
• снизить потребление соли, сахара;
• пить меньше воды;
• в рационе должны присутствовать отварные либо сырые продукты;
• обязательно кушать больше фруктов, овощей, пить абрикосовый сок, кефир.
В реабилитационном центре специалисты разрабатывают для пациентов правильный рацион, учитывая их состояние здоровья и предпочтения по продуктам питания. Качественное и сбалансированное питание поможет быстрее восстановиться и вернуться к активной жизни!
4. Предупреждение стрессовых ситуаций и переутомления, работа с психологом.
Специалисты центра реабилитации после инфаркта большое внимание уделяют психологическому состоянию пациентов. Болезнь меняет качество жизни человека, его социальный статус. Чтобы не допустить в свою жизнь депрессию, быстро адаптироваться и найти новые возможности, необходимо совместно с психологом оценить ситуацию и определить пути решения проблем. В центре понимают, что работа психолога поможет скорректировать поведение пациента и его родственников, наладить между ними отношения.
5. Борьба с вредными привычками.
Чтобы предупредить повторный инфаркт и улучшить самочувствие, самый верный путь – это вести здоровый образ жизни и полностью устранить вредные привычки. Курение, употребление алкоголя, нерациональное питание только усугубляют ситуацию, потому важно осознать их пагубное воздействие на организм и как можно быстрее отказаться от них в пользу здоровья!
6. Медикаментозная профилактика.
Терапевтическое лечение фармацевтическими препаратами направлено на снижение факторов риска возникновения повторного инфаркта:
1. Применяются препараты, которые препятствуют возникновению тромбов, снижают уровень сахара в крови, уменьшают риск тромбоэмболических инсультов и сердечно-сосудистых осложнений.
2. Реабилитация больного после инфаркта миокарда и стентирования с применением фармацевтических препаратов разрабатывается индивидуально.
3. Врач учитывает состояние больного, его возраст, аллергические реакции и другие особенности организма.