Причины развития, симптомы и лечение синдрома «падающей капли»
Причины развития, симптомы и лечение синдрома «падающей капли»
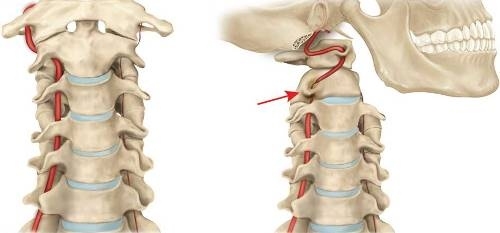
Синдром «падающей капли» либо дроп-атак («dropp attack») входит в группу синдромов вертебральной (позвоночной) артерии. Последние представляют собой комплекс нарушений вестибулярной, сосудистой и вегетативной формы, которые возникают на фоне сужения позвоночной артерии.
Причинные факторы
Самой значимой этиопатогенетической причиной развития синдрома являются заболевания цервикального отдела позвоночного столба.
Синдром позвоночной артерии компрессионного генеза наблюдается наиболее часто. Патологические состояния, которые способствуют развитию симптомокомплекса, в основном бывают экстравазального генеза:
Остеохондроз позвоночного столба.
Двигательная лабильность позвонковых сегментов.
Шейный спондилоартроз.
Межпозвонковые грыжи.
Опухолевые новообразования.
Аномалии структуры позвоночной системы.
Тоническое напряжение цервикальной мускулатуры.
В иных вариантах развивается в результате деформирования артериального сосуда – аномального строения стенки артерии, перегибов либо кинкинга (ненормальной сосудистой извитости).
Клиническая картина
Симптоматическая картина представлена внезапным падением пациента, но, в отличие от синдрома Унтерхарншейдта, утраты сознания не возникает.
Синдром проявляется исключительно потерей постурального мускулатурного тонуса с падением, преимущественно на коленные суставные сочленения. После падения больной способен моментально подняться ( предъявляет жалобы на «внезапное подкошение ног»).
В патогенезе некоторые специалисты не исключают кратковременную ишемизацию каудального отдела ствола, но, в отличие от синдрома Унтерхарншейдта, большая часть ученых связывают формирование пароксизмов в основном с ишемизацией именно цервикального участка спинного мозга.
Синдрому «падающей капли» свойственно внезапное развитие резкой слабости в конечностях в момент быстрого поворота головы в бок либо в момент запрокидывания головы назади. При выполнении описанных действий пациент моментально падает. Сознание остается не измененным, зачастую наблюдается болевое ощущение в затылочной и шейных областях. Спустя пару минут миосила в конечностях начинает восстанавливаться. Глубокие рефлексы на верхних конечностях снижены либо вовсе не определяются, на нижних конечностях сухожильные рефлексы несколько повышены, возможно выявление рефлекса Бабинского с обеих сторон. Спустя десять и более минут нейрологический статус восстанавливается до нормальных показателей. Приступы тетрапареза могут возобновиться при последующих поворотах головы. Рецидивируют они при интенсивных дегенеративно-дистрофических повреждениях шейного участка позвоночного столба, в некоторых случаях в комбинации с атеросклерозом вертебральных артерий имеют связь с транзиторной ишемизацией цервикальных позвоночных сегментов.
Диагностический комплекс
Синкопальный пароксизм диагностируется невропатологом, зачастую прибегают к консультациям у вестибулологом. При физикальном осмотре иногда обнаруживаются проявления вегетативных расстройств, в нейрологическом статусе — нестабильность в позе Ромберга, незначительная симметричная дискоординация в момент выполнения координаторных тестов.
Рентгенобследование шейного отдела позвоночника осуществляется в сочетании с функциональными пробами в двух проекциях. Она позволяет выявить вертебральные заболевания: спондилез, остеохондроз, излишнюю мобильность, суставные подвывихи, аномалии структуры.
В случае необходимости назначается КТ позвоночного ствола, а для оценивания состояния спинномозговой ткани и нейрокорешков применяется МРТ-исследование.
С целью выявления возможных сосудистых расстройств проводится РЭГ с функциональными тестами.
Лечение синдрома позвоночной артерии
В случае наличия синкопального состояния выбор режима (стационарный либо домашний) соответствует тяжести синдрома.
С целью уменьшения нагрузки на шейный участок рекомендуется ношение воротника Шанца.
Применяется также мануальная терапия, которая показана для восстановления анатомического взаиморазмещения структурных образований шейного отдела, с целью купирования тонического напряжения мышечных групп шеи рекомендована постизометрическая релаксация и миофасциальный массаж.
Лекарственная терапия в основном комбинированного характера. Основную массу представляют медпрепараты, снимающие отечность, которая усугубляет компрессию ПА (троксорутин, диосмин и пр.).
С целью нормализации гемодинамических функций в ПА показано назначение пентоксифиллина, винпоцетина, нимодипина, циннаризина.
Применение нейропротекторных средств направлено на предупреждение метаболических расстройств в церебральных тканях, где высока вероятность ишемизации.
Параллельно с описанной терапией проводится симптоматическое лечение противомигренозными, спазмолитическими и миорелаксирующими средствами, витаминами группы В.
Достаточной высокий положительный результат оказывают физиотерапевтические методы лечения (ультрафоно- и электрофорез, магнитолечение, ДДТ), рефлексотерапии, массажа.
В межприступный период хорошее воздействие оказывает выполнение лечебной гимнастики с целью укрепления шейных мышечных групп.
Синдром «падающей капли» либо дроп-атак («dropp attack») входит в группу синдромов вертебральной (позвоночной) артерии. Последние представляют собой комплекс нарушений вестибулярной, сосудистой и вегетативной формы, которые возникают на фоне сужения позвоночной артерии.
Причинные факторы
Самой значимой этиопатогенетической причиной развития синдрома являются заболевания цервикального отдела позвоночного столба.
Синдром позвоночной артерии компрессионного генеза наблюдается наиболее часто. Патологические состояния, которые способствуют развитию симптомокомплекса, в основном бывают экстравазального генеза:
Остеохондроз позвоночного столба.
Двигательная лабильность позвонковых сегментов.
Шейный спондилоартроз.
Межпозвонковые грыжи.
Опухолевые новообразования.
Аномалии структуры позвоночной системы.
Тоническое напряжение цервикальной мускулатуры.
В иных вариантах развивается в результате деформирования артериального сосуда – аномального строения стенки артерии, перегибов либо кинкинга (ненормальной сосудистой извитости).
Клиническая картина
Симптоматическая картина представлена внезапным падением пациента, но, в отличие от синдрома Унтерхарншейдта, утраты сознания не возникает.
Синдром проявляется исключительно потерей постурального мускулатурного тонуса с падением, преимущественно на коленные суставные сочленения. После падения больной способен моментально подняться ( предъявляет жалобы на «внезапное подкошение ног»).
В патогенезе некоторые специалисты не исключают кратковременную ишемизацию каудального отдела ствола, но, в отличие от синдрома Унтерхарншейдта, большая часть ученых связывают формирование пароксизмов в основном с ишемизацией именно цервикального участка спинного мозга.
Синдрому «падающей капли» свойственно внезапное развитие резкой слабости в конечностях в момент быстрого поворота головы в бок либо в момент запрокидывания головы назади. При выполнении описанных действий пациент моментально падает. Сознание остается не измененным, зачастую наблюдается болевое ощущение в затылочной и шейных областях. Спустя пару минут миосила в конечностях начинает восстанавливаться. Глубокие рефлексы на верхних конечностях снижены либо вовсе не определяются, на нижних конечностях сухожильные рефлексы несколько повышены, возможно выявление рефлекса Бабинского с обеих сторон. Спустя десять и более минут нейрологический статус восстанавливается до нормальных показателей. Приступы тетрапареза могут возобновиться при последующих поворотах головы. Рецидивируют они при интенсивных дегенеративно-дистрофических повреждениях шейного участка позвоночного столба, в некоторых случаях в комбинации с атеросклерозом вертебральных артерий имеют связь с транзиторной ишемизацией цервикальных позвоночных сегментов.
Диагностический комплекс
Синкопальный пароксизм диагностируется невропатологом, зачастую прибегают к консультациям у вестибулологом. При физикальном осмотре иногда обнаруживаются проявления вегетативных расстройств, в нейрологическом статусе — нестабильность в позе Ромберга, незначительная симметричная дискоординация в момент выполнения координаторных тестов.
Рентгенобследование шейного отдела позвоночника осуществляется в сочетании с функциональными пробами в двух проекциях. Она позволяет выявить вертебральные заболевания: спондилез, остеохондроз, излишнюю мобильность, суставные подвывихи, аномалии структуры.
В случае необходимости назначается КТ позвоночного ствола, а для оценивания состояния спинномозговой ткани и нейрокорешков применяется МРТ-исследование.
С целью выявления возможных сосудистых расстройств проводится РЭГ с функциональными тестами.
Лечение синдрома позвоночной артерии
В случае наличия синкопального состояния выбор режима (стационарный либо домашний) соответствует тяжести синдрома.
С целью уменьшения нагрузки на шейный участок рекомендуется ношение воротника Шанца.
Применяется также мануальная терапия, которая показана для восстановления анатомического взаиморазмещения структурных образований шейного отдела, с целью купирования тонического напряжения мышечных групп шеи рекомендована постизометрическая релаксация и миофасциальный массаж.
Лекарственная терапия в основном комбинированного характера. Основную массу представляют медпрепараты, снимающие отечность, которая усугубляет компрессию ПА (троксорутин, диосмин и пр.).
С целью нормализации гемодинамических функций в ПА показано назначение пентоксифиллина, винпоцетина, нимодипина, циннаризина.
Применение нейропротекторных средств направлено на предупреждение метаболических расстройств в церебральных тканях, где высока вероятность ишемизации.
Параллельно с описанной терапией проводится симптоматическое лечение противомигренозными, спазмолитическими и миорелаксирующими средствами, витаминами группы В.
Достаточной высокий положительный результат оказывают физиотерапевтические методы лечения (ультрафоно- и электрофорез, магнитолечение, ДДТ), рефлексотерапии, массажа.
В межприступный период хорошее воздействие оказывает выполнение лечебной гимнастики с целью укрепления шейных мышечных групп.